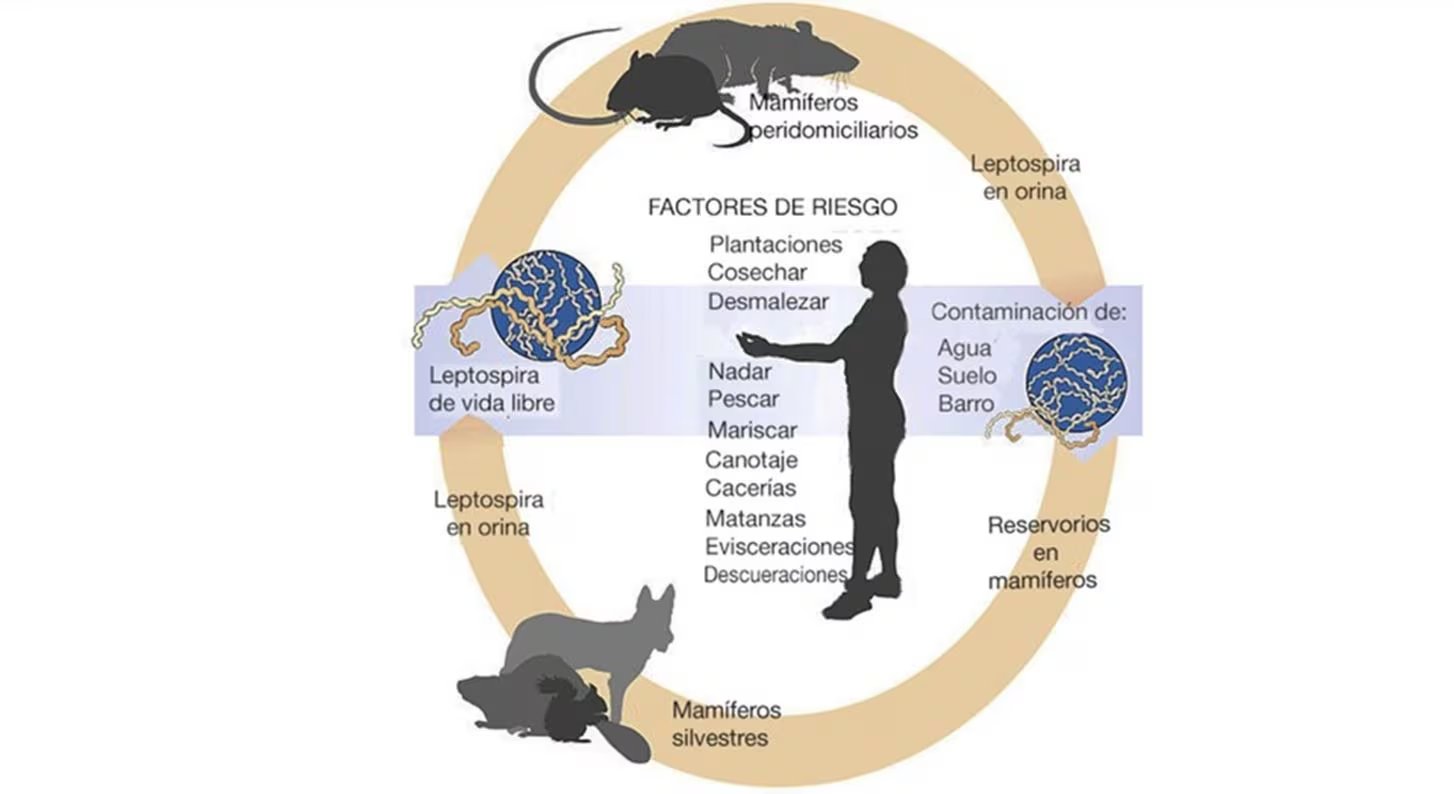
La leptospirosis se define como una patología infecciosa originada por la bacteria Leptospira. Este microorganismo suele alojarse en los riñones de diversos animales, destacando las ratas como principales portadores, quienes eliminan el patógeno mediante su orina, contaminando de forma directa fuentes de agua y suelos. Aunque los roedores son los reservorios más comunes, otros animales como perros, vacas y cerdos también pueden transmitirla.
Esta condición es catalogada como una zoonosis, lo que implica que el contagio ocurre de animales a seres humanos. Su peligrosidad radica en que puede escalar a cuadros clínicos críticos, ocasionando falla renal, hepática y respiratoria, con un riesgo latente de mortalidad si no se trata a tiempo.
Vulnerabilidad ante desastres climáticos
El especialista José López Revilla, médico infectólogo perteneciente al Instituto Nacional de Salud del Niño San Borja, señala que los fenómenos meteorológicos derivados de El Niño Costero —tales como intensas precipitaciones, desbordamientos de ríos e inundaciones— elevan drásticamente las probabilidades de brotes. De acuerdo con el experto:
“Estas condiciones facilitan que la orina de roedores y otros animales contamine el agua y el suelo, aumentando la posibilidad de contagio”
.
Los reportes epidemiológicos indican que, hasta la primera semana de febrero (cierre de la semana 05), se han detectado 267 casos a nivel nacional. Las zonas con mayor incidencia corresponden a las regiones de Loreto y San Martín. Cifras del Ministerio de Salud (Minsa) sugieren una disminución del 85,3 % respecto al mismo ciclo del 2025; no obstante, debido a que el fenómeno climático está en su etapa inicial y se prevé un punto máximo para junio, las autoridades no descartan un incremento en los diagnósticos en los próximos meses.
Un aspecto crítico de esta enfermedad es que, actualmente, no existe una vacuna autorizada para la prevención en humanos. Asimismo, haber padecido la infección no otorga inmunidad permanente, lo que significa que un individuo puede reinfectarse en el futuro.
Mecanismos de transmisión y barreras preventivas
El contagio se produce primordialmente por el contacto cutáneo con entornos contaminados, especialmente si la persona presenta heridas, raspones o piel reblandecida por la humedad prolongada. También puede ingresar al organismo a través de las mucosas de la boca, nariz y ojos, o por la ingesta de alimentos que hayan tenido contacto con desechos biológicos de animales portadores.
Para mitigar el riesgo, se sugieren las siguientes acciones:
- Utilizar botas de jebe y guantes de protección al transitar o manipular objetos en áreas anegadas.
- Evitar estrictamente caminar sin calzado sobre lodo o estancamientos de agua.
- Reforzar la higiene de manos antes de comer y gestionar adecuadamente los desperdicios para no atraer roedores.
- Consumir exclusivamente agua clorada o hervida.
- Realizar una desinfección profunda con lejía en hogares que sufrieron inundaciones, garantizando una ventilación óptima para el secado, ya que el sol y la lejía eliminan la bacteria.
Identificación de síntomas y respuesta médica
Durante la etapa inicial, el cuadro clínico suele presentar fiebre elevada, cefaleas y dolores musculares agudos, localizados principalmente en la espalda y las pantorrillas. A esto se suman síntomas como náuseas, vómitos y un decaimiento general. El doctor López Revilla, quien también ejerce la docencia en la Universidad Científica del Sur, advierte que estas señales suelen confundirse con las del dengue, por lo que la supervisión profesional es indispensable para un diagnóstico diferencial.
En situaciones de mayor gravedad, el paciente puede experimentar ictericia (coloración amarillenta), confusión mental, reducción en la excreción de orina y cuadros de hemorragias pulmonares o digestivas. Ante estos signos de alarma, es imperativo el traslado inmediato a un centro hospitalario para recibir cuidados especializados.
Fuente: Fuente

