Mientras el continente europeo se desangraba en las trincheras de la Primera Guerra Mundial, un adversario invisible y letal comenzó a propagarse sin respetar fronteras ni uniformes. Este patógeno se trasladaba oculto en los vagones ferroviarios atestados de tropas, en los navíos que surcaban el océano Atlántico y en el contacto cotidiano en fábricas o mercados. En un escenario donde los antibióticos y las vacunas aún no existían, la denominada gripe española segó la vida de aproximadamente 50 millones de personas en un periodo de apenas dos años, colapsando los ya debilitados sistemas de salud pública.
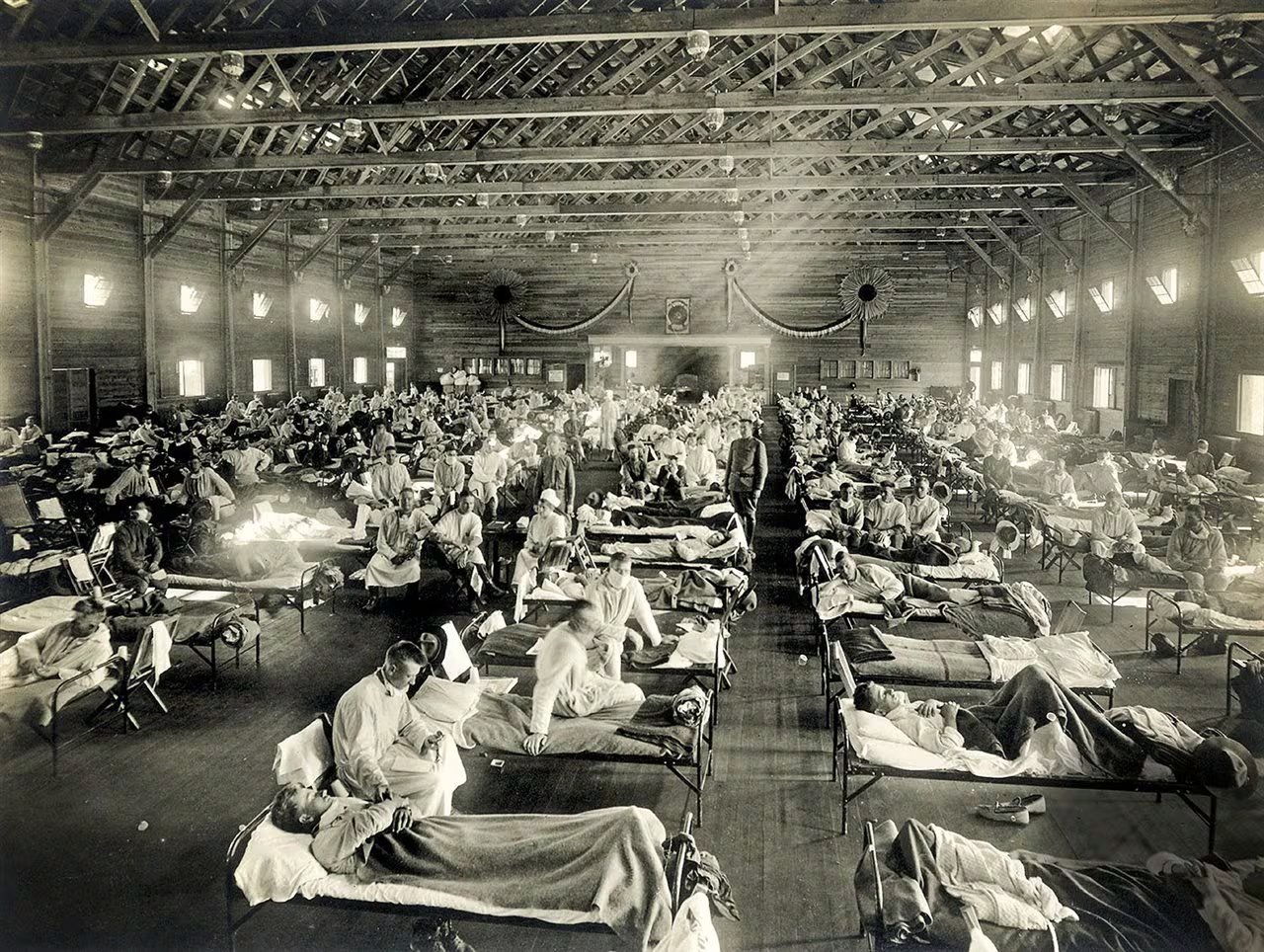
Las escenas de horror se repetían sistemáticamente: individuos jóvenes y fuertes que gozaban de salud al amanecer terminaban el día agonizando por falta de aire. Los cementerios se vieron superados por la acumulación de féretros, mientras hangares y auditorios se transformaban en hospitales de campaña improvisados. En los Estados Unidos, el impacto fue estremecedor, registrando cerca de 675.000 fallecidos por el virus, una cifra que superó ampliamente los 110.000 soldados muertos en combate. Debido a la censura bélica, las naciones en conflicto silenciaron el brote, pero en España, al mantenerse neutral, la prensa informó con transparencia. Esta libertad informativa provocó que la enfermedad fuera erróneamente bautizada con el nombre del país ibérico, a pesar de que sus raíces apuntaban a Kansas.
La gestión de la crisis varió drásticamente entre ciudades. Por ejemplo, en San Francisco se implementó el uso obligatorio de mascarillas bajo penas de cárcel o multas; en contraste, en Filadelfia la demora en aplicar restricciones disparó la tasa de mortalidad. Estos eventos demostraron que, ante una amenaza viral desconocida, la celeridad en la toma de decisiones resulta determinante para salvar vidas.

Raíces y mutaciones de un patógeno silencioso
Aunque el registro oficial señala el 4 de marzo de 1918 en Fort Riley (Kansas) como el punto de la primera notificación, evidencias posteriores sugieren que el virus ya circulaba meses antes en recintos militares de América y Europa. La conocida como oleada heraldo de finales de 1917 afectó a catorce bases estadounidenses, presentando cuadros respiratorios de una gravedad inusual en reclutas jóvenes. En el campamento Camp Greene, en Carolina del Norte, la letalidad superó cualquier estadística de gripe convencional conocida hasta entonces.
Las teorías sobre su origen exacto siguen siendo diversas y carecen de una confirmación definitiva. Algunos estudios apuntan a brotes en Francia durante 1916 o a una epidemia en China en 1917. También se ha considerado que un asentamiento británico en el norte de Francia pudo ser el epicentro de la mutación debido al hacinamiento y la convivencia estrecha con animales. Más que un foco único, la ciencia sugiere una evolución y circulación progresiva que alcanzó su punto máximo de peligrosidad en el verano de 1918.
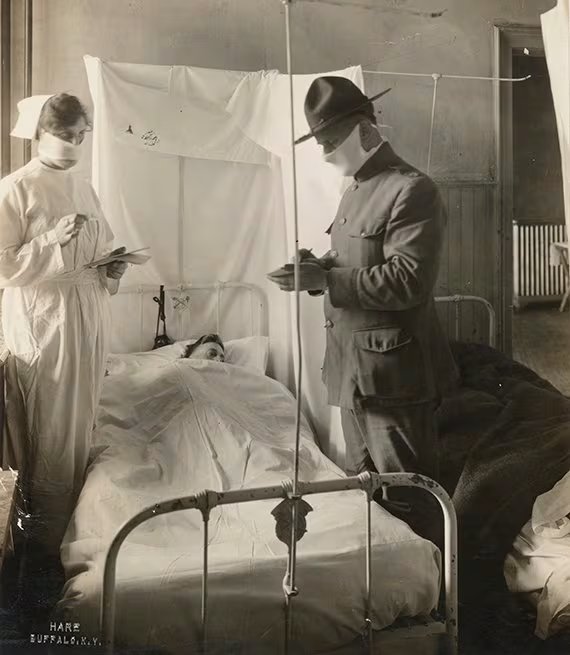
La expansión global fue impulsada por la modernización del transporte y el flujo masivo de tropas. Para agosto de 1918, un millón y medio de efectivos estadounidenses se encontraban en Europa, muchos de ellos portando el virus en embarcaciones congestionadas. Aunque el conflicto no creó el virus, funcionó como un potente catalizador para su difusión intercontinental. En este panorama, la figura del paciente cero recayó simbólicamente en el cocinero militar Albert Gitchell.
Una serie de mutaciones genéticas transformó lo que parecía una gripe común en un agente de destrucción masiva. Durante el estío de 1918, los síntomas se tornaron extremadamente agresivos y la mortalidad creció exponencialmente. La mezcla de movilidad global, falta de higiene y condiciones precarias de salud formó el ecosistema ideal para un desastre sanitario sin precedentes en un mundo totalmente abierto al virus.

Características biológicas y una mortandad atípica
El responsable fue un virus de influenza A, subtipo H1N1, cuyas particularidades biológicas confundieron a los médicos de la época. Al no contar con tecnología virológica avanzada en 1918, la causa real permaneció en el misterio durante décadas. Como se mencionó, el término gripe española surgió únicamente por la ausencia de censura en España, lo que creó la falsa percepción de que el brote se originó allí.
El virus mostró un patrón inusual al atacar ferozmente a adultos sanos. Se postula que provocaba una tormenta de citoquinas, una reacción inmunológica desmedida que destruía el tejido pulmonar, causando que los pacientes pasaran de una fiebre simple al colapso total en pocas horas. Los síntomas característicos en los frentes de guerra incluían:
- Fiebre alta, superior a los 39 grados.
- Ritmo cardíaco acelerado y respiración superficial.
- Cianosis (la piel adquiría un tono azulado por falta de oxígeno).
- Acumulación severa de líquido en los pulmones.
En numerosos casos, el deceso ocurría entre 24 y 48 horas tras el agravamiento del cuadro clínico, a menudo complicado por neumonías bacterianas secundarias ante la inexistencia de antibióticos.
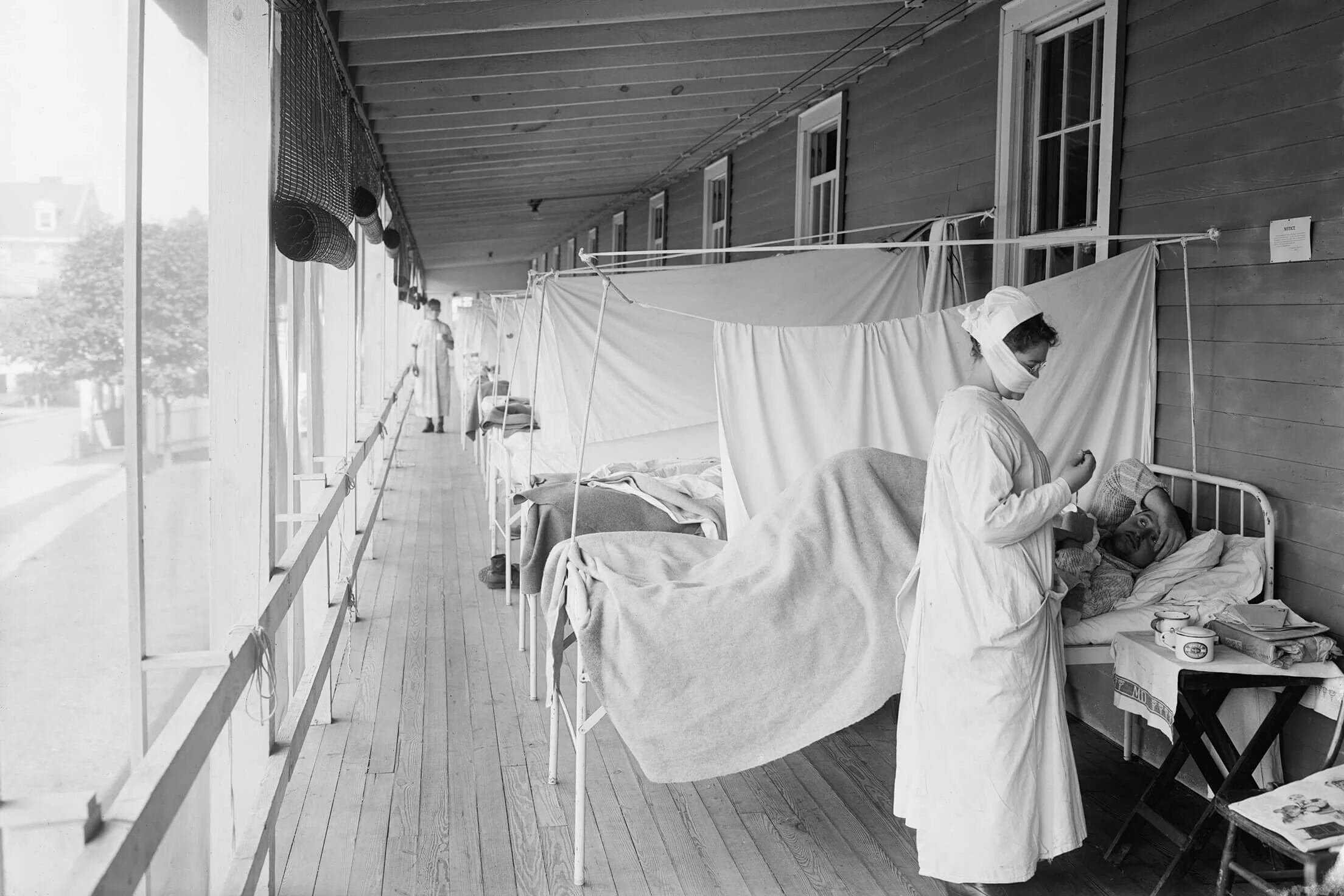
La pandemia desnudó profundas brechas sociales. Mientras que en centros industriales el impacto fue masivo, en zonas aisladas como las comunidades indígenas del Ártico y el Pacífico, la mortalidad alcanzó un aterrador 90%. En la India británica, se calcula que perdieron la vida entre 10 y 17 millones de personas, afectando desproporcionadamente a los sectores más vulnerables de la población.
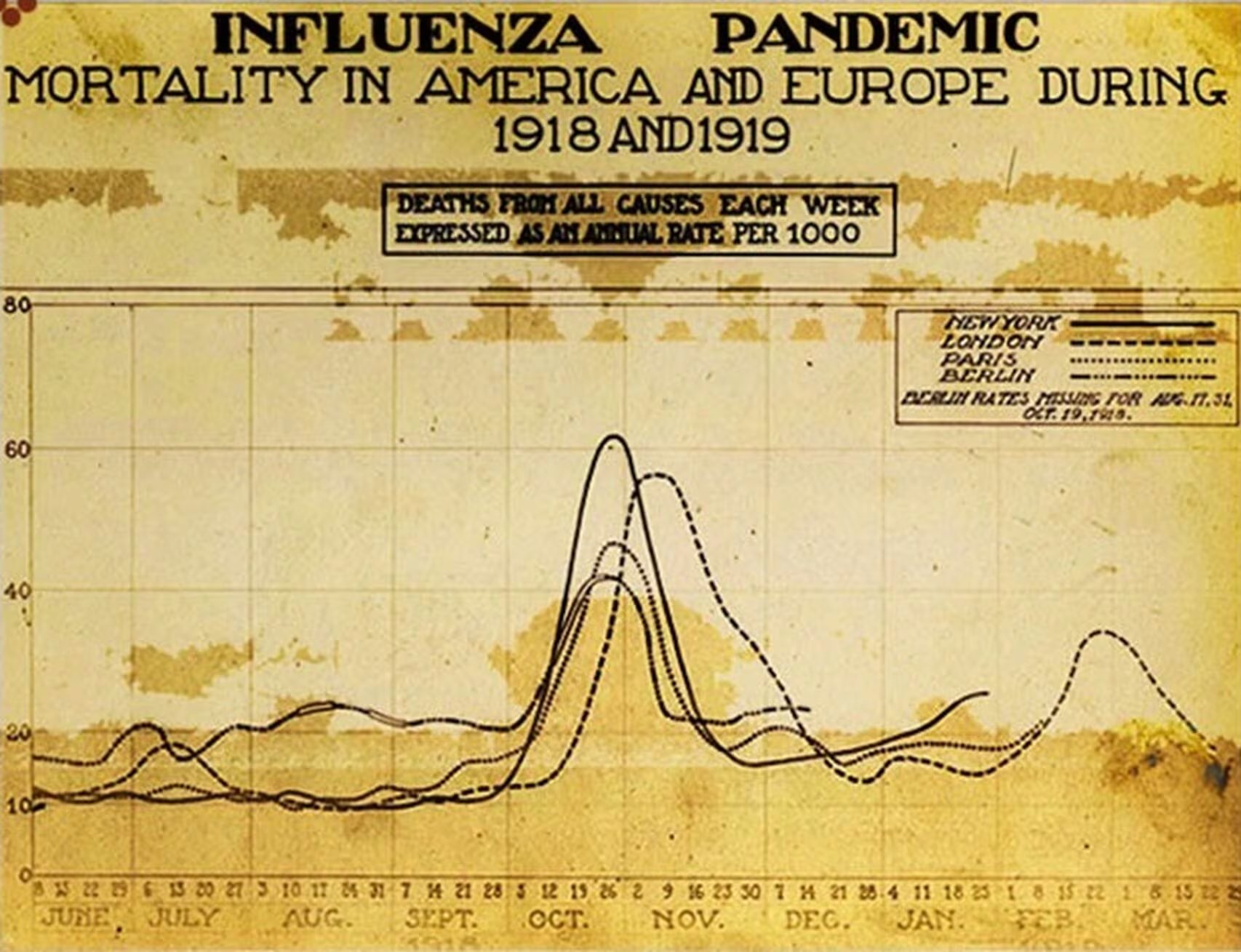
Se estima que entre un tercio y la mitad de la población mundial contrajo la enfermedad, con una tasa de letalidad que osciló entre el 10% y el 20% de los contagiados. En solo cinco meses, las víctimas sumaban ya 25 millones. Este impacto demográfico fue tan severo que alteró la estructura de las poblaciones, dejando huellas visibles en las pirámides poblacionales y vacíos generacionales percibidos por décadas.

Consecuencias regionales y el legado científico
En España, el país que dio la cara informativamente, se registraron aproximadamente ocho millones de contagios y más de 200.000 fallecimientos, aunque las cifras de la época pudieron ser conservadoras. En mayo de 1918, la mitad de los habitantes de Madrid estaban enfermos. Autoridades en provincias como Burgos emitieron órdenes estrictas para evitar aglomeraciones, ventilar hogares y fomentar la higiene personal para mitigar el contagio por saliva.
El balance global fue desolador: Reino Unido registró 250.000 muertes; Francia e Italia cerca de 400.000 cada una; y en el África subsahariana las víctimas llegaron a los dos millones. En Argentina, el virus arribó a finales de 1918. Aunque las cifras oficiales iniciales hablaban de 14.997 decesos, revisiones históricas elevan la cifra real a 36.216 fallecidos, reflejando un notable subregistro y un sistema sanitario desbordado ante la presión mediática y social.

La crisis evidenció la falta de estadísticas precisas y la precariedad de las respuestas estatales. La pandemia dejó a miles de niños en la orfandad y hundió las economías locales. Sin vacunas disponibles, los médicos recurrieron a tratamientos desesperados como sangrías, dosis elevadas de aspirina o transfusiones de plasma de supervivientes, con resultados muy variados. Las autoridades insistían en el aislamiento y el uso de mascarillas de tela mientras luchaban contra remedios milagrosos sin base científica.
Para 1919, la agresividad del virus disminuyó, posiblemente por la inmunidad adquirida por los supervivientes, cerrando el ciclo en 1920. No obstante, las secuelas sociales obligaron a un replanteamiento global de las estrategias contra las enfermedades infecciosas.
A principios del siglo XXI, la ciencia logró reconstruir el virus en laboratorios de alta seguridad usando genética inversa. Estas investigaciones confirmaron la virulencia extrema del H1N1 de 1918 y su capacidad única para atacar el tracto respiratorio inferior provocando daños masivos. El estudio de este capítulo trágico permitió entender mejor el papel de las infecciones bacterianas secundarias y ofrece una explicación técnica sobre uno de los episodios más letales de la historia sanitaria del mundo.
Fuente: Fuente