Un reciente hallazgo científico ha puesto la lupa sobre un factor determinante para la salud cardiovascular. La investigación se centra en la aterosclerosis, una condición caracterizada por el depósito de grasas y colesterol en las paredes arteriales, lo cual puede desencadenar eventos críticos como infartos de miocardio o accidentes cerebrovasculares (ACV).
Un equipo de investigadores internacionales ha logrado identificar una deformidad estructural en la proteína APOA1, componente esencial del denominado colesterol “bueno” (HDL). Esta alteración genética predispone al desarrollo de afecciones cardíacas a edades tempranas, marcando un hito en el entendimiento de la medicina preventiva.
¿Por qué falla el escudo protector del corazón?
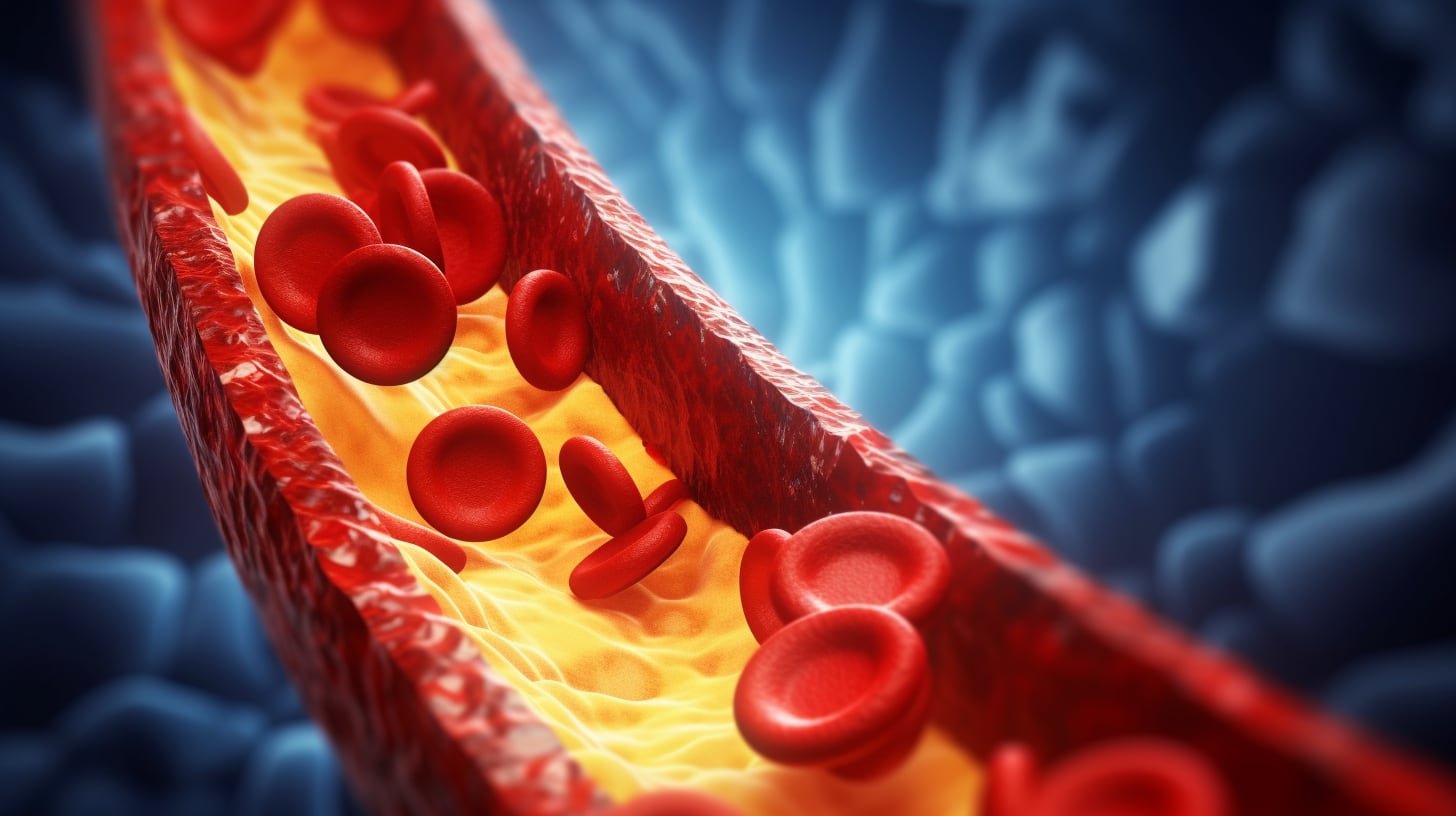
A diferencia de los riesgos adquiridos por el tabaquismo o la obesidad, existen variantes que se manifiestan desde el nacimiento. La mutación de la proteína APOA1 impide que el sistema de limpieza de las arterias funcione correctamente. Lo más preocupante es que esta condición afecta a personas que no presentan factores de riesgo comunes como hipertensión o exceso de peso.
La aterosclerosis avanza de forma silenciosa. Mientras el colesterol “malo” (LDL) acumula placas de grasa, el sistema HDL debería actuar como un recolector, pero ante esta falla, las arterias quedan desprotegidas. Las estadísticas globales de la Organización Mundial de la Salud (OMS) reflejan la gravedad de este panorama:
| Impacto de Enfermedades Cardiovasculares | Cifras Estimadas (2022) |
|---|---|
| Defunciones anuales a nivel mundial | 19,8 millones |
| Porcentaje del total de muertes globales | 32% |

La función vital de la APOA1 es el transporte reverso de colesterol. En términos sencillos, el HDL recoge los lípidos acumulados en los vasos sanguíneos y los traslada al hígado para su eliminación. Al estudiar la estructura de la proteína mediante espectrometría de masas, los expertos descubrieron que la versión mutada presenta una inestabilidad que le impide cumplir su labor.
Un error de «encastre» molecular
Para que la limpieza arterial sea efectiva, estas proteínas deben acoplarse en pares, un proceso biológico conocido como dimerización. El estudio reveló que a la variante mutada le falta un componente clave que actúa como pieza de unión. Al no poder «encajar» con su par, la proteína queda aislada y pierde su forma.
«Este fenómeno impide que el HDL pase de una forma de disco a una forma esférica, la cual es necesaria para cargar y transportar la mayor cantidad de grasas posible fuera de las arterias», detallaron los especialistas.
Este defecto estructural provoca que las grasas se agrupen de manera anómala, facilitando la obstrucción de los conductos sanguíneos en lugar de su limpieza.
Hacia un diagnóstico más preciso
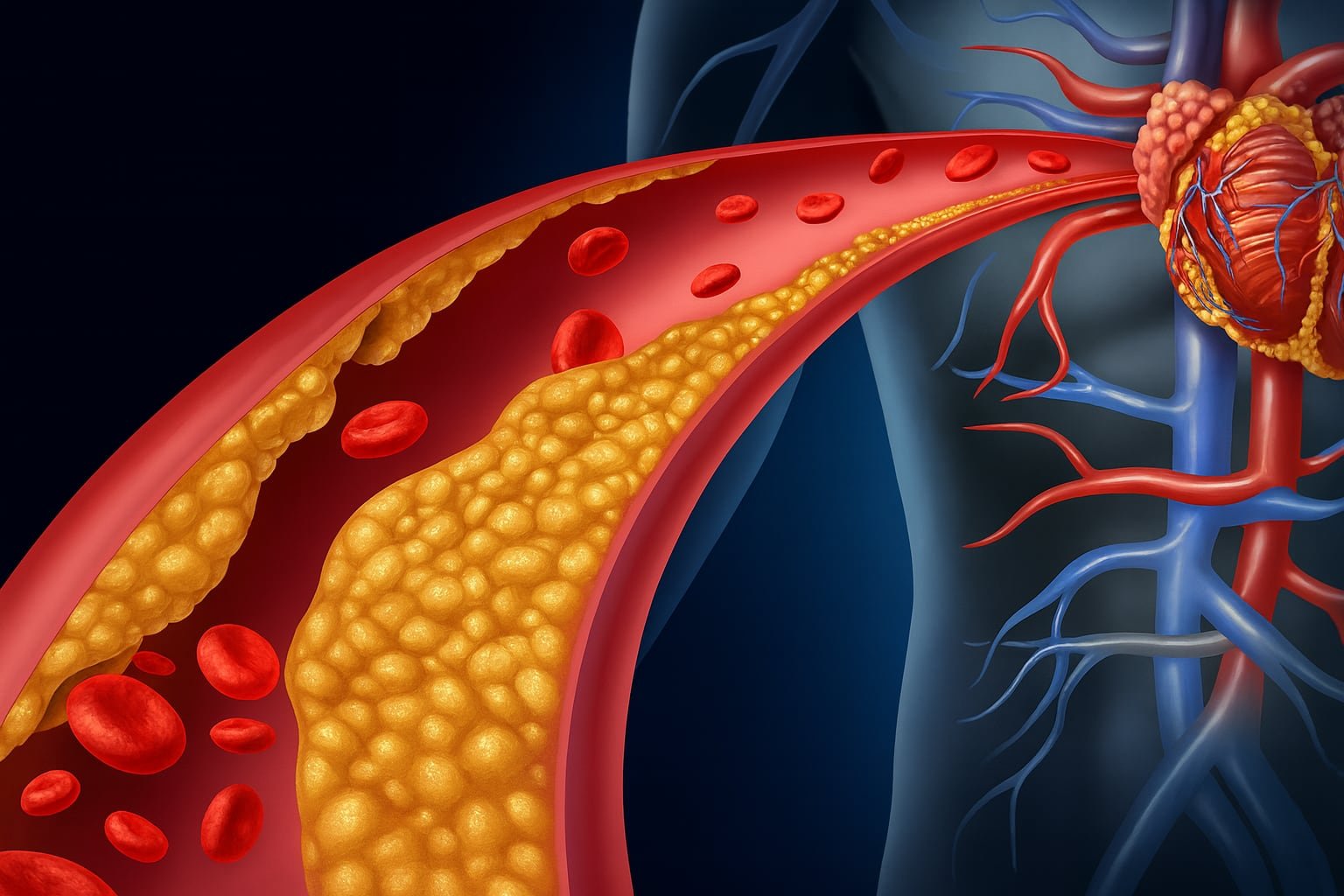
El descubrimiento de estas variantes genéticas abre una nueva puerta en la medicina clínica. Actualmente, en muchos casos los pacientes son tratados únicamente por sus síntomas externos, sin considerar que el origen podría ser una falla biológica hereditaria en su colesterol bueno.
Comprender este mecanismo es fundamental para desarrollar nuevas herramientas de diagnóstico y tratamientos personalizados. Este avance científico no solo explica por qué fallan ciertos procesos, sino que permite mejorar la detección temprana en personas con predisposición genética, salvando vidas mediante una intervención oportuna antes de que se produzca un evento cardiovascular fatal.
Fuente: Infobae